医療・健康コラム
Vol.21(2021/06/11)当クリニックの抗体陽性者/日本と世界の最新動向/中和抗体/既感染者のワクチン接種/感染時期別の検査まとめ、ほか
国内におけるワクチン接種は、GW前後から本格化した高齢者向けの接種や大規模接種センターでの接種などにより、累計接種回数が2000万回を超えるに至りました。
さて、今回の記事では、ワクチン接種によって私たちの身体の中で生成される「中和抗体」に注目し、詳しく解説していきます。
ワクチン接種が進んでいる外国の事例を見ても、接種人数が増えるごとに新規感染者数は減っており、今後は日本でも同様の効果が期待されます。
[1]当クリニックでの抗体陽性率
4月15日から5月14日までの抗体陽性率はやや下がりましたが、国から公表されているデータよりは高い数値が続いています。
図1:当クリニックでの抗体陽性率
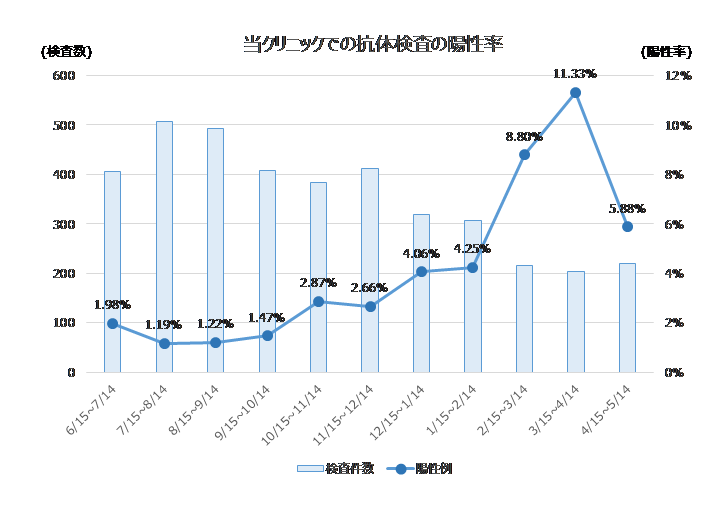
上記の抗体はSARS-CoV-2の感染(以前にコロナウイルスに感染したことがあるか)を示しており、COVID19のワクチンに対しては反応しません。ワクチン接種後は中和抗体が反応します。今後は両方の情報を併記する予定です。(中和抗体に関しては、第4章を参照ください)
[2]日本の状況
第4波のピークは過ぎましたが、谷が来ておらず、注意が必要な状況であることは明白です。
図2:新規陽性者数、入院治療等を要する者の数(2021年6月10日時点)
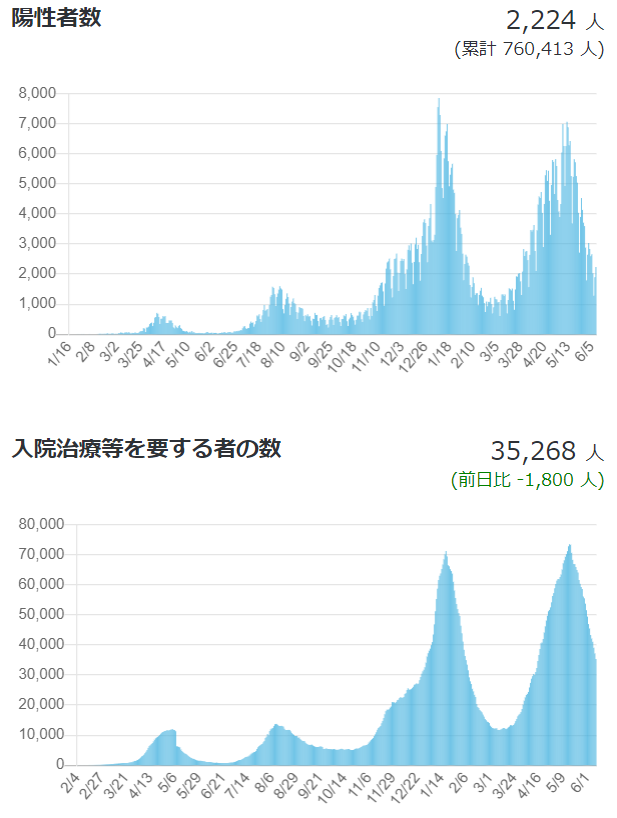
出所:厚生労働省「国内の発生状況など」
https://www.mhlw.go.jp/stf/covid-19/kokunainohasseijoukyou.html
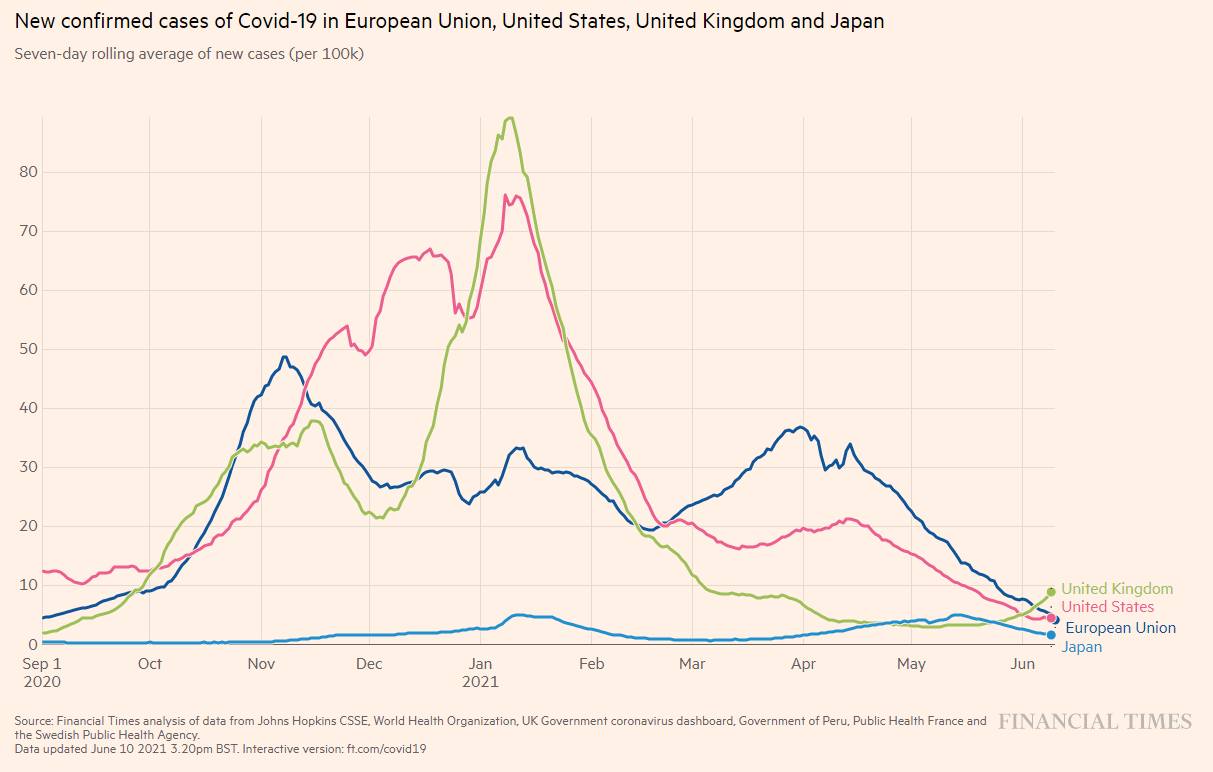
[3]世界の状況
日本の新規感染者数と米国、英国、ヨーロッパの新規感染者数が近いことは一目瞭然です。ワクチン効果でしょう。(人口10万人当たりの患者数で比較)
図3:新規感染者数の推移(EU、米国、英国、日本の比較;2021年6月10日時点)
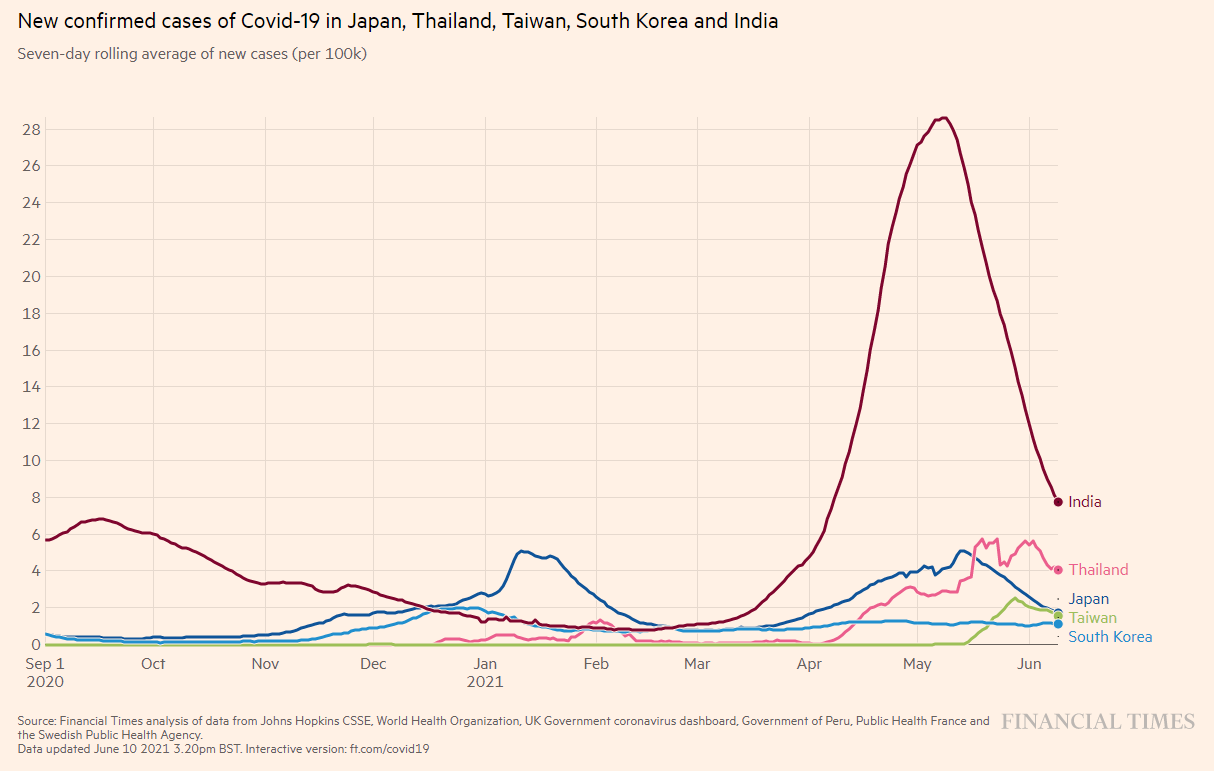
アジアで比較すると、インドは減ってきました。台湾が増えてきています。(人口10万人当たりの患者数で比較)
図4:新規感染者数の比較(日本、タイ、台湾、韓国、インドの比較;2021年6月10日時点)
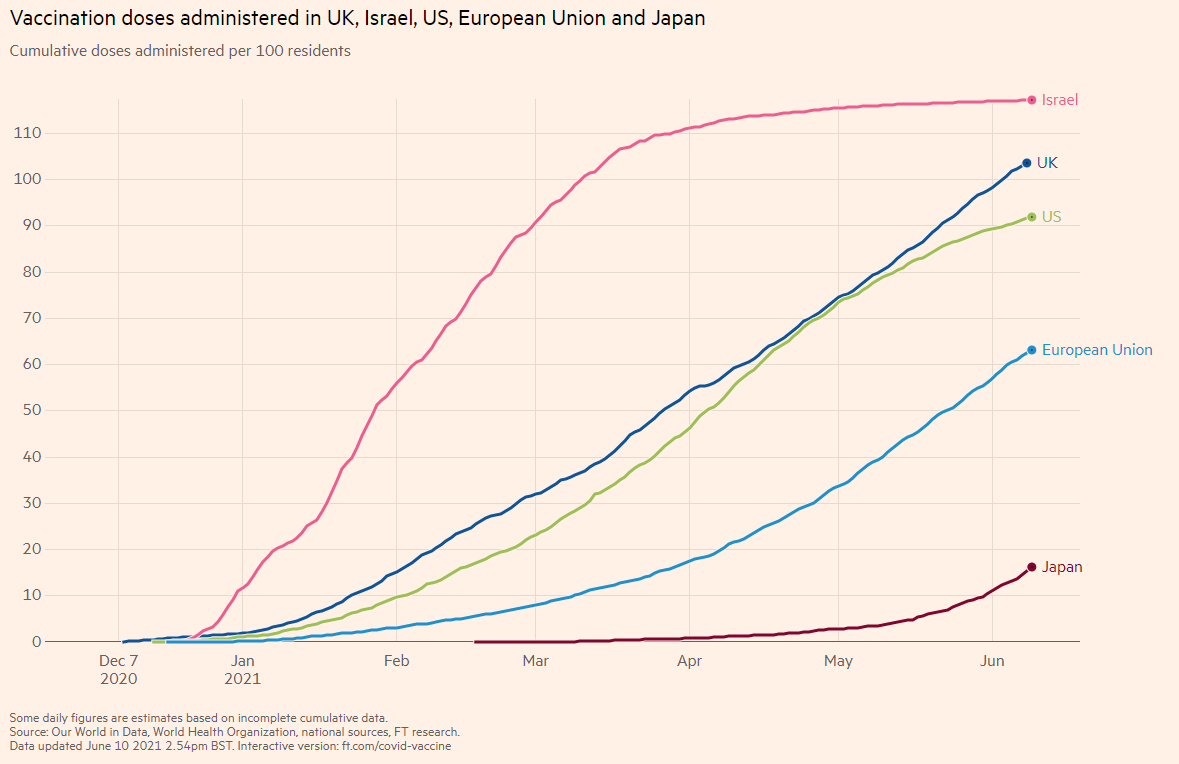
ワクチン投与の人数です。
100人当たり何本投与されているかを示しています。日本もようやく増えてきました。
米国、英国の4-5か月遅れと見えます。
図5:ワクチン接種人数推移(英国、イスラエル、米国、EU、日本の比較;2021年6月10日時点)
出所:Financial Times Coronavirus tracked: see how your country compares
(図3,4)https://ig.ft.com/coronavirus-chart/
(図5)https://ig.ft.com/coronavirus-vaccine-tracker/
[4]中和抗体とは
ワクチン接種後は新規の中和抗体検査が有用です
1)ウイルス構造に関して
一番外側にあるスパイク蛋白(S)が細胞への感染に関連しています。そのほかにはエンベロープ蛋白(E)、膜蛋白(M)、ヌクレオカプシド蛋白(N)などの蛋白質とRNAで構成されています。
図6:新型コロナウイルスの構造(国立感染症研究所)
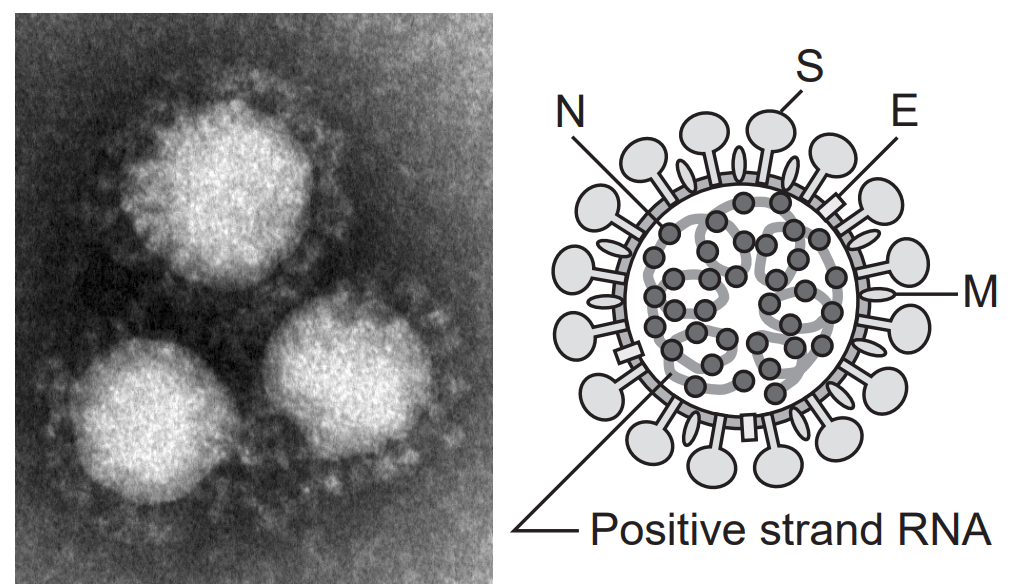
2)ワクチンに関して
新型コロナウイルス(SARS-CoV-2)はスパイク蛋白を使用して細胞に接着します。
ほとんどの新ワクチンはこのスパイク蛋白に対する抗体を作ることで、このスパイク蛋白の働きを邪魔(中和)します。
ファイザーワクチン、モデルナワクチンは:メッセンジャーRNAワクチンです。アストラゼネカワクチン、ジョンソン&ジョンソンワクチン:ウイルスベクターワクチンです。どれも投与されると体内でスパイク蛋白を作り、それに対する抗体を誘導させます。
3)抗体及び抗体検査に関して
今までの抗体検査はウイルスのヌクレオカプシド蛋白(N)を抗原としています。
新型コロナウイルス(SARS-CoV-2)感染があったかどうかを判断するのに使用します。
中和抗体とはウイルスに結合し、ウイルスが細胞に感染する機能を邪魔する(中和する)抗体です。スパイク蛋白(S)に対する抗体がそれにあたります。中和抗体を測定すると、ワクチンが効いたかどうか、ウイルスに対する防御力がどのくらいあるかどうかを測定できます。
4)まとめ
今までの抗体検査は新型コロナ感染(COVID19)の既往を調べます。
新規の中和抗体検査はワクチン効果・感染防止効果を調べます。
逆に、新型コロナ感染(COVID19)の既往のある方は、今までの抗体検査及び中和抗体検査ともに陽性になります。しかし時間がたつと抗体価は低下していきます。
感染既往が無く、ワクチン接種した方は2週間以上過ぎると、中和抗体だけが上昇します。2回接種後には中和抗体は高度に上昇します。
感染既往がある方は、ワクチン1回接種のみで十分な中和抗体上昇が見られるという報告があります。この意味でも早めに中和抗体を測定してみる価値があります。
[5]中和抗体はある程度長く残るようです。
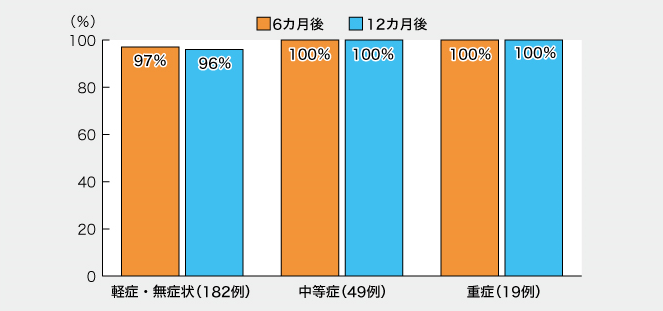
横浜市立大学臨床統計学教授の山中竹春氏らは、COVID-19回復者を対象に、感染12カ月後の中和抗体を測定する大規模研究の結果を5月20日開催の記者発表会で報告。「感染6カ月時点より若干減少しているものの、大半のCOVID-19回復者が12カ月後も感染阻害に十分な中和抗体を保有していた。また、変異株に対する中和抗体は従来株に比べ減少傾向で、特に軽症・無症状例での減少が目立った」と述べた。
● 1年後の陽性率は97%
解析の結果、従来株では感染12カ月時点の中和抗体陽性率は97%で、6カ月時点の98%に比べて若干の低下傾向が見られたものの、依然として大半が感染阻害に十分な抗体を維持していることが示された。図7:自然感染から6、12カ月後の中和抗体陽性率(従来株)
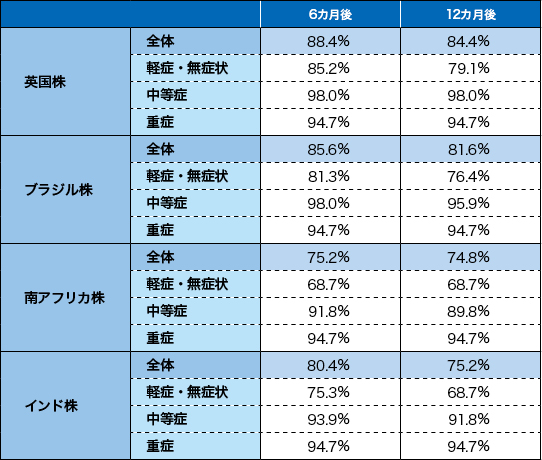
● 変異株:軽症・無症状群では68.7~79.1%と低下傾向
変異株に関して:英国株に対する中和抗体陽性率は、6カ月時点で88.4%、12カ月時点で84.4%だった。同様に、ブラジル株ではそれぞれ85.6%、81.6%、南アフリカ株では75.2%、74.8%、インド株では80.4%、75.2%。変異株においても、12カ月後の中和抗体陽性率の低下幅はわずかだった。図8:自然感染から6、12カ月後の中和抗体陽性率(変異株まとめ)
出所:メディカルトリビューン「コロナ中和抗体、感染1年後も維持:大規模調査の結果を報告―横浜市大」(2021年05月21日 15:45)
https://medical-tribune.co.jp/news/2021/0521536481/
[6]中和抗体検査および結果の比較
コロナウイルス中和抗体の検査は、どの会社の製品を用いて検査を実施するかにより抗体価が異なります。
【代表的な製造会社と製品名】
- ロシュ社 Elecsys® Anti-SARS-CoV-2 S
- アボット社 Architect SARS-CoV-2 IgG II
製造会社が異なると検査方法が違うため、会社間でデータを比較するのは難しいのですが、下記の論文にヒントがありました。
図9:検査会社ごとの中和抗体の反応状況の分布
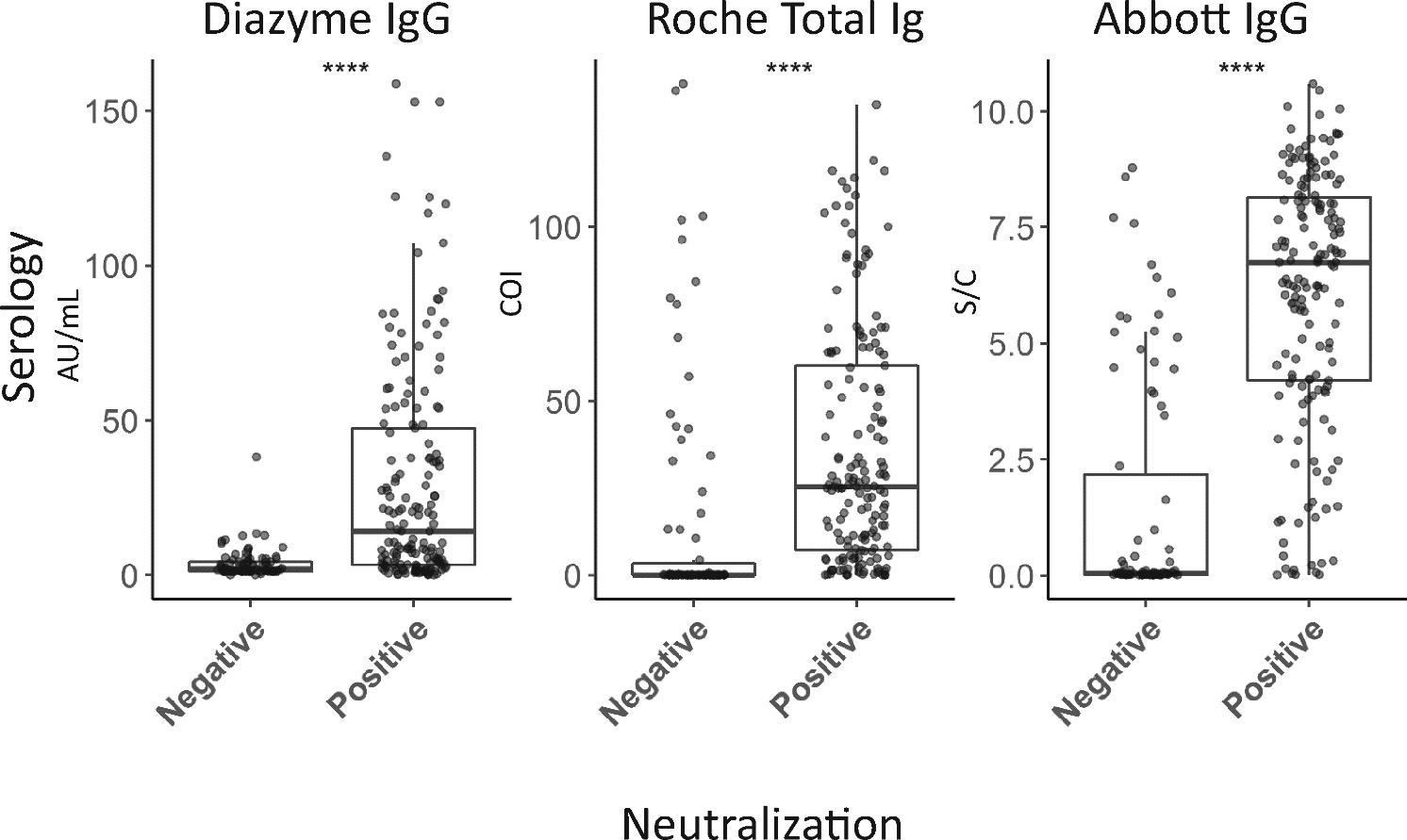
出所:OXFORD ACADEMIC Clinical Chemistry
Commercial Serology Assays Predict Neutralization Activity against SARS-CoV-2
Clin Chem. 2021 Jan 30;67(2):404-414
https://academic.oup.com/clinchem/article/67/2/404/5934505
中和抗体陽性の患者さんの中央値は、以下の通りでした。
図10:中央値・カットオフ値まとめ
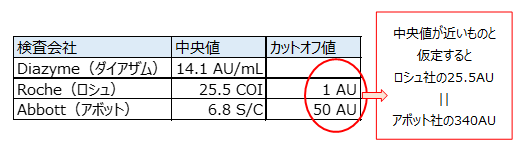
S/CやCOIは各社のカットオフ値(陽性判定基準値)の何倍ということに大体相当します。
ロシュ社のカットオフ値は「1AU」、アボット社のカットオフ値は「50AU」です。
中央値がそれぞれ近いものと仮定すると、ロシュ社の25.5AUは、アボット社の340AUと同等と考えられます。
必ずしもこの比率はどの数値においても等しくなるわけではありません。
[7]ファイザーワクチン投与後の中和抗体上昇について
変異株に対しても、ちゃんと中和抗体が出来ました。
横浜市立大学 学術院医学群 臨床統計学 山中 竹春 教授の研究チームは、現在接種が進められている新型コロナウイルスワクチンが、従来株のほか、様々な変異株に対しても中和抗体の産生を誘導し、液性免疫の観点から効果が期待できることを明らかにしました。
<研究成果のポイント>
- 日本人のワクチン接種者111名(未感染105名、既感染6名)を対象に、ファイザー製ワクチンの有効性について、中和抗体(液性免疫)の保有率という観点から調査。
- 独自の迅速抗体測定システム「hiVNT新型コロナ変異株パネル」を活用して、従来株および変異株7種の計8株に対する中和抗体を測定。
- 未感染者でワクチン2回接種した人のうち、99%の人が従来株に対して中和抗体を保有していた。流行中のN501Y変異を有する3つのウイルス株(英国、南アフリカ、ブラジルで初めて確認された株)に対しても、90~94%の人が中和抗体を有していた。
- 独自の迅速抗体測定システム「hiVNT新型コロナ変異株パネル」を活用して、従来株および変異株7種の計8株に対する中和抗体を測定。
- 未感染者でワクチン2回接種した人のうち、99%の人が従来株に対して中和抗体を保有していた。流行中のN501Y変異を有する3つのウイルス株(英国、南アフリカ、ブラジルで初めて確認された株)に対しても、90~94%の人が中和抗体を有していた。
- 懸念されているインド由来の株に対しても中和抗体陽性率が低下するような傾向は見られなかった。
- 計8株すべてに中和抗体陽性であった人は全体の約9割(93/105; 89%)であった。
- 中和抗体の上がり方については個人差が見られた。特に1回接種のみでは、変異株に対して中和抗体が産生されない人が一定数存在した。
出所:日経新聞「横浜市大、新型コロナウイルスワクチン接種者の約9割が流行中の変異株に対する中和抗体を保有することを解明」(2021年5月12日 14:32)
https://www.nikkei.com/article/DGXLRSP610093_S1A510C2000000/
[8]既感染の人の中和抗体はワクチン接種者より低く、やはりワクチンを接種する必要があります。
しかし1回投与だけで十分な中和抗体量になるようです。
1)以前に示した論文:過去に感染した医療従事者にワクチン接種1回目が終了したタイミングで抗体はどれだけ増えるか?
COVID19に既に感染した人はワクチン一回投与だけでも抗体価がかなり上昇します。
未感染もしくは抗体価が上昇していなかった人は、ワクチンの第一回接種の2週間後には抗体価は1000X程度まで上昇しましたが、無症候性感染者および症候性感染者では7日目から抗体価が30000Xまで上昇していました。
従って、既感染者は無症候であってもワクチンは1回投与で良いと考えられました。
図11:医療従事者におけるワクチンの単回投与後のSARS-CoV-2抗体反応
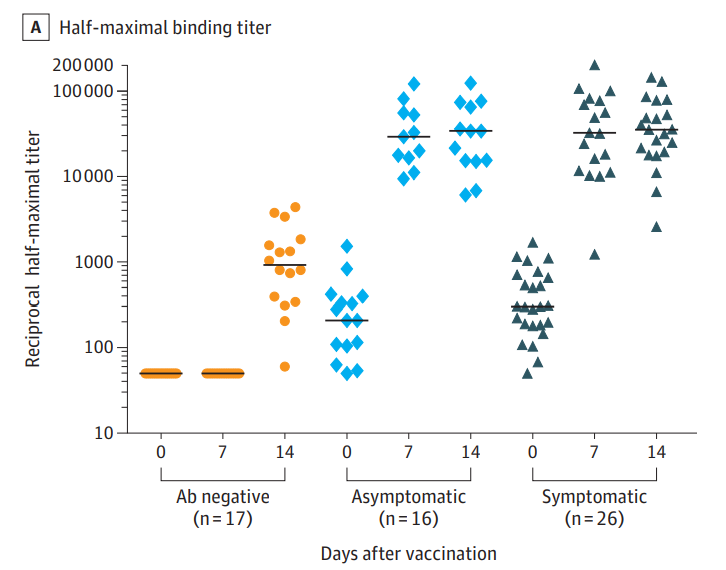
出所:JAMA
Binding and Neutralization Antibody Titers After a Single Vaccine Dose in Health Care Workers Previously Infected With SARS-CoV-2. JAMA. Published online March 1, 2021. https://jamanetwork.com/journals/jama/fullarticle/2777171
2)日本でも同様な報告が出ました
富山大学微生物学講座教授の森永芳智氏は両者で獲得した抗体について、同大学が確立した中和抗体評価(CRNT)法で定性評価を、市販の抗体検査で定量評価を実施。その結果、SARS-CoV-2ワクチン接種者の抗体量は新型コロナウイルス感染症(COVID-19)回復期患者の約60倍であることが明らかとなった。また、ワクチン接種後に獲得する抗体は変異株への中和能が従来株に比べ低い傾向が見られたものの、抗体量が多いことで、変異株に対する中和能が補完されている可能性があるという。
同大学病院および富山市立富山市民病院を受診した患者482人(COVID-19患者74人、SARS-CoV-2陰性例179人、未スクリーニング例229人)の血清検体を用いた。
COVID-19回復期患者における抗体量の中央値は35.0U/mL〔四分位範囲(IQR)7.63~137.0U/mL〕だった。一方で、変異株(英国株および南アフリカ株)に対する中和能は約半数で基準値を下回っていた。SARS-CoV-2ワクチンのトジナメランを接種した同大学病院の職員740人(年齢20~69歳)の血清検体を用いた。抗体量の中央値は2,112U/mL(IQR 1,275~3,390U/mL)と高く、COVID-19回復期患者に比べて60.3倍だった。 また、変異株に対する抗体の中和能は従来株より低下するものの、いずれも基準値以上だった。
出所:メディカルトリビューン「ワクチン接種者の抗体量は感染者の60倍」(2021年06月04日 17:50)
https://medical-tribune.co.jp/news/2021/0604536705/
論文:
Correlation of the commercial anti-SARS-CoV-2 receptor binding domain antibody test with the chemiluminescent reduction neutralizing test and possible detection of antibodies to emerging variants
https://www.medrxiv.org/content/10.1101/2021.05.25.21257828v1
3)アボット社の中和抗体検査でのデータ
緑は未感染者、紫は既感染者です。左からワクチン接種前、1回目ワクチン接種後、2回目ワクチン接種後です。
緑の未感染者は2回目のワクチン接種後に、紫の既感染者は1回目のワクチン接種後に中和抗体有効と考えられる、4200 AUの抗体価に達しました。
アボット社中和抗体検査で4200 AUに達したらワクチン接種成功と考えてよいでしょう。
図12:過去のSARS-CoV-2 感染有無に関わらず、mRNA SARS-CoV-2 ワクチン接種に対する IgG(S-RBD) 抗体反応の分布
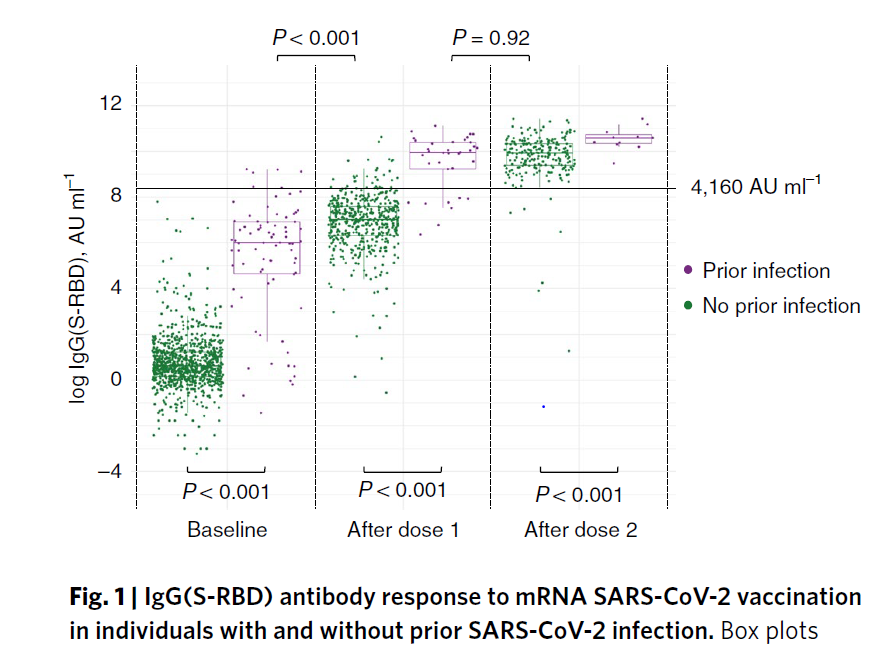
出所:Nature medicine
Antibody responses to the BNT162b2 mRNA vaccine in individuals previously infected with SARS-CoV-2
https://www.nature.com/articles/s41591-021-01325-6
[9] アストラゼネカワクチンを使用するようにと、日本ワクチン学会が見解
アストラゼネカ(AZ)の新型コロナウイルス(SARS-CoV-2)ワクチン「バキスゼブリア筋注」〔一般名コロナウイルス(SARS-CoV-2)ワクチン(遺伝子組み換えサルアデノウイルスベクター)〕が5月21日に特例承認されたものの、接種が見送られる事態が続いている。AZワクチンの一部をSARS-CoV-2感染者が急増している台湾に提供するという動きもある中、日本ワクチン学会は「まずは日本での活用が不可欠」との見解を示した。
●血栓症の副反応発現率は100万回接種で6.5件
AZワクチンは、遺伝子組み換えサルアデノウイルスベクターを用いた新しいタイプのワクチンである。海外の臨床試験では新型コロナウイルス感染症(COVID-19)の発症予防効果は76%、重症化および死亡抑制効果は100%とされている市販後の副反応として極めてまれではあるが塞栓および血栓の事例が確認されており、欧州医薬品庁(EMA)は2021年4月4日現在、約3,400万回接種で222件(100万回接種当たり6.5件)の血栓症が発現したと報告している。多くが60歳未満の女性で、接種後2週間以内に発症するとされる
国内における第Ⅰ/Ⅱ相試験では、同ワクチンを投与した192例において血栓症の発現は認められなかった。
同学会は「日本においても年齢や性、基礎疾患の有無なども勘案して接種対象を選定し、同ワクチンの接種を進めることも一案」と訴えている。●他のワクチンと異なる特徴が利点になりうる
また、通常の冷蔵温度(2~8℃)で最低6カ月間保管、輸送および管理が可能であり、既存の医療体制において投与が可能である点にも言及し、①一般の診療所でインフルエンザワクチンなどと同様の取り扱いで個別接種が可能である②安定した状態での搬送が困難な僻地における訪問接種にも適している―など、「日本で特例承認された他のSARS-CoV-2ワクチンとは異なる特徴が利点になりうる」との見解を示した。
出所:メディカルトリビューン「AZワクチン、まず日本での活用が不可欠」
https://medical-tribune.co.jp/news/2021/0603536691/index.html
[10]新型コロナパンデミック中に百寿者増加が加速した日本
日本で2014年から2018年まで、毎年100才になる人は3万人と平衡状態でしたが、2019年から2020年にかけて100歳の誕生日を迎える人が例年より1万人ほど増えました。
亡くなられる人も多いため、2020年度の純増は1万人です。
著者は、新型コロナパンデミック対策でステイホームが増え、ウイルス感染などが減ったことも加味された結果ではないかと考察しています。
図13:日本の百寿者数の年次推移
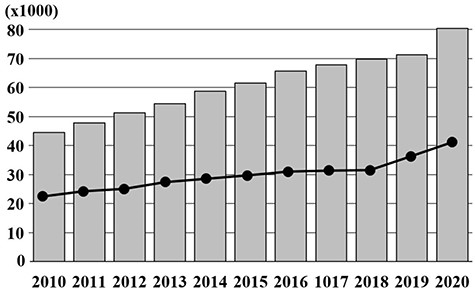
棒グラフ:100歳以上の人口
折れ線グラフ:その年度内に100歳になった、あるいは、100歳になる予定のある人数
情報提供:松崎道幸先生(道北勤医協 旭川北医院)
論文:OXFORD ACADEMIC
Aoki Y(Matsumoto University Graduate School of Health Science, Matsumoto, Japan.), Mehmet SC. The COVID-19 Pandemic Appears to Have Increased Longevity in Japanese Centenarians. Age Ageing. 2021 Apr 28:afab077. doi: 10.1093/ageing/afab077. Epub ahead of print. PMID: 33909007.
https://academic.oup.com/ageing/advance-article/doi/10.1093/ageing/afab077/6255737
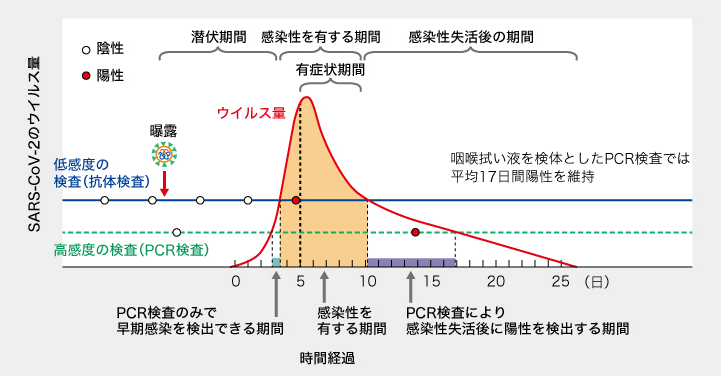
[11]感染時期によるコロナ検査のまとめ:抗原検査の有効性
国立国際医療研究センター国際感染症センターの山元佳氏は第95回日本感染症学会/第69回日本化学療法学会(5月7〜9日、ウェブ併催)で、SARS-CoV-2の「感染管理」と新型コロナウイルス感染症(COVID-19)の「疾患診断」における検査の選択について解説した。
● 感染管理の面では簡易・低コストの抗原検査の価値が見直される
同院では入院時スクリーニングに大量処理ポリメラーゼ連鎖反応(PCR)検査、緊急入院時はPOCT(FilmArray)、外来診療、救急外来は抗原検査(エスプライン)を実施抗原検査はNATに比べて感度がやや劣るものの医療資源の消費が少なく、高感度のPCR検査を低頻度に実施するよりもSARS-CoV-2を検出しやすい可能性が示されている(図)。 また、ウイルス培養陽性例の陽性的中率は、PCR検査の73.3%に対し抗原検出では90.0%であったことが報告されている
COVID-19の可能性が高い症例ではPCRなどの核酸増幅検査を反復実施して確定診断を目指す。
*感染性を有する期間には抗原検査が陽性になるので、現場では抗原検査でOK図14:ウイルス量と検査感度、検査頻度の関係
(BMJ 2021; 372: n208)https://pubmed.ncbi.nlm.nih.gov/33536228/
出所:メディカルトリビューン「新型コロナ、適切な検査の選択は」(2021年06月02日 05:15)
https://medical-tribune.co.jp/news/2021/0602536642/index.html
※当ページの内容は「2021年6月11日」時点の情報です。